LECTURAS RELACIONADAS
Cada año, el cáncer figura entre las principales causas de muerte en las Américas, según la Organización Panamericana de la Salud (OPS).
Sin embargo, la medicina moderna ha comenzado a transformar el panorama gracias a estrategias de diagnóstico temprano y herramientas como la genómica, lo que abre la puerta a tratamientos más eficaces y personalizados. Estas innovaciones no solo elevan las tasas de curación, sino que también contribuyen a una mejor calidad de vida para los pacientes y sus familias.
Según los Institutos Nacionales de Salud de Estados Unidos (NIH, por las siglas en inglés), la genómica es un campo de la biología que se centra en el estudio de todo el ADN de un organismo, es decir, su genoma. Esa tarea incluye identificar y caracterizar los genes y elementos funcionales del genoma de un organismo, así como la forma en que interactúan.
De cara al Día Mundial del Cáncer, que se conmemora el 4 de febrero, Patricia Carrascosa, directora médica de Diagnóstico Maipú, destaca: “El cáncer, cuando se detecta a tiempo, amplía de manera significativa las posibilidades de curación y el control de la enfermedad. Apostar a la detección precoz, a través de controles periódicos, estudios de diagnóstico por imágenes adecuados y herramientas como la genómica, no solo mejora el pronóstico, sino que permite tratamientos más efectivos y menos invasivos. La identificación temprana sigue siendo una de las herramientas más poderosas para salvar vidas”.
En la actualidad, el manejo del cáncer implica no solo detectar tumores antes de que produzcan síntomas, sino también abordar aspectos fundamentales como el estado nutricional y aplicar tecnologías de precisión. Por ello, un abanico de recursos surge como pilar en la lucha contra el cáncer, desde el uso de paneles genéticos hasta la integración de equipos multidisciplinarios que atienden tanto al paciente como a su contexto familiar.
Cada cuatro de febrero, la Unión Internacional contra el Cáncer (UICC) impulsa la conmemoración mundial bajo el lema “Unidos por lo único”. Esta iniciativa pone en primer plano la relevancia de la prevención, el acceso equitativo y, especialmente, el diagnóstico precoz, citado como la vía más potente para reducir los fallecimientos por la enfermedad. Según datos de la UICC, hasta un tercio de las muertes por cáncer podrían prevenirse mediante estrategias de prevención y diagnóstico precoz.
La Organización Panamericana de la Salud (OPS) coincide en el diagnóstico pero ofrece datos aún más contundentes: el 40% de los casos pueden evitarse si se disminuyen factores de riesgo como el consumo de tabaco, el abuso de alcohol, una alimentación no balanceada y la inactividad física. Además, el 30% de los casos de cáncer se podrían curar si se detectan en fases iniciales y reciben tratamiento adecuado.
En este contexto, la genética ha revolucionado el manejo clínico. Para el licenciado Ignacio Chiesa, responsable del Laboratorio de Genómica, el avance es indiscutible: “La genómica se ha consolidado como una aliada clave de la medicina moderna y del abordaje integral del cáncer, ya que a partir del análisis del ADN obtenido mediante muestras simples, como sangre o saliva, permite identificar predisposiciones hereditarias asociadas a distintos tipos de tumores, incluso antes de que aparezcan síntomas clínicos”.
Esto significa que herramientas como los paneles genéticos, que evalúan una variedad de genes vinculados con síndromes de cáncer hereditario, propician una medicina personalizada capaz de anticipar y prevenir, en vez de solo reaccionar ante la aparición de la enfermedad.
La aplicación de tecnologías moleculares no solo permite identificar quienes tienen un riesgo incrementado, sino también influye en el seguimiento clínico y la elección de terapias más adecuadas para cada paciente. El aporte de la genómica ya se integra entre los determinantes de resultados más positivos y prevención familiar.
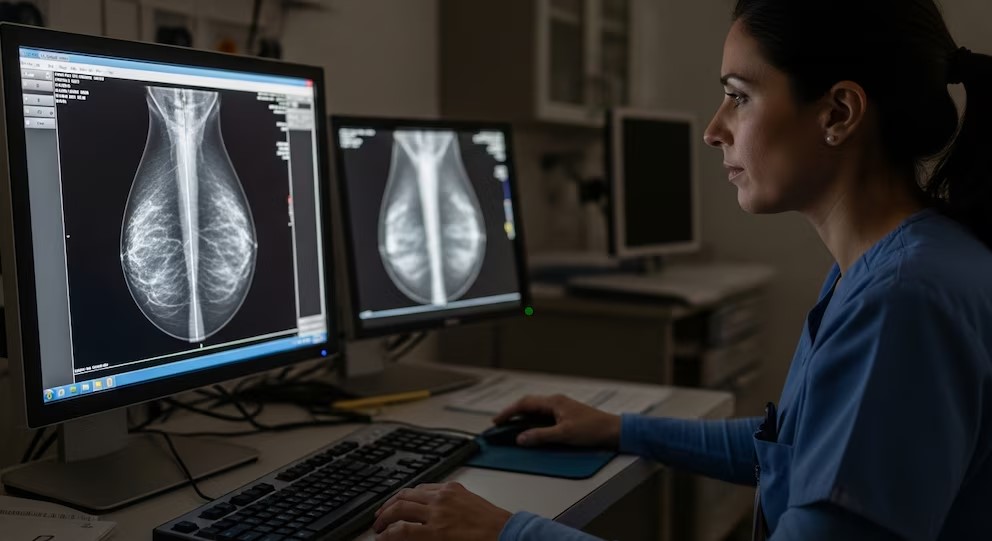
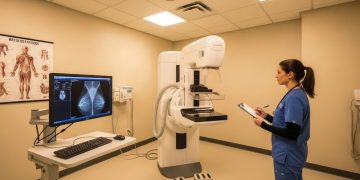
Uno de los ejes fundamentales de la lucha contra el cáncer en Argentina lo constituye el cáncer de mama, el de mayor incidencia en mujeres. Más de 6.000 mujeres fallecen cada año por esta patología, y una de cada ocho la padecerá a lo largo de su vida. No obstante, la buena noticia es que cuando se diagnostica de forma temprana, supera el 90% de tasa de curación.
El Programa Nacional de Control de Cáncer de Mama subraya el valor de la mamografía como primer recurso de detección. Este examen radiográfico permite identificar lesiones cuando todavía son imperceptibles al tacto, logrando que el diagnóstico suceda antes de la aparición de síntomas. A este método se suman otros recursos, como la ecografía mamaria, altamente útil en manos expertas y con indicaciones específicas complementarias.
Para las pacientes con alto riesgo—ya sea por antecedentes genéticos o familiares—, la resonancia magnética se vuelve crucial. Lo detalla la doctora Lucía Beccar Varela, jefa del Servicio de Diagnóstico e Intervencionismo Mamario: “En este grupo de mujeres, la resonancia magnética triplica las posibilidades de detección temprana de lesiones menores a un centímetro, que habitualmente todavía no comprometen ganglios axilares. La resonancia es más sensible y más específica y puede aumentar hasta en un 60% el porcentaje de detección de una mamografía”.
También se recomienda este estudio como seguimiento en pacientes en tratamiento, para la estadificación prequirúrgica y en casos dudosos de los estudios convencionales.
El diagnóstico definitivo requiere generalmente una biopsia, procedimiento donde se extrae tejido mamario mediante una aguja para su análisis microscópico. Una vez confirmado el cáncer, se realizan estudios complementarios que evalúan el grado de avance, orientando así la mejor estrategia terapéutica.
En el caso del cáncer de próstata, la situación demanda abordajes similares. En la Argentina, se diagnostican más de 11.000 casos anualmente, con alrededor de 3.600 muertes cada año. Esta neoplasia ocupa el primer puesto en frecuencia en varones y es la tercera causa de mortalidad oncológica masculina después del cáncer de pulmón y el colorrectal.
Llama la atención que uno de cada tres hombres llega al diagnóstico en estadios avanzados, y el 40% ya presenta metástasis. A pesar de que este cáncer muestra altas probabilidades de curación si se detecta temprano, su naturaleza silenciosa exige controles regulares y una mayor conciencia sobre la resequedad de los chequeos.
El doctor Juan Cruz Gallo, a cargo de los Servicios de PET/CT y Medicina Nuclear y Coordinador de Oncoimágenes de Diagnóstico Maipú, describe la epidemiología de la enfermedad: “El cáncer de próstata afecta a 1 de cada 9 hombres, con una edad promedio de diagnóstico cercana a los 66 años. Existe una muy alta probabilidad de desarrollar este tumor en pacientes mayores de 80 años, pero esto no implica que sea la causa de su muerte. Pero sí es importante realizarse los controles a fin de poder evaluar su agresividad para decidir la mejor estrategia terapéutica”.
Según la Sociedad Argentina de Urología (SAU), el análisis sanguíneo del antígeno prostático específico (PSA) sigue siendo el examen más utilizado para la detección de esta enfermedad, recomendado entre los 55 y 69 años de edad en varones. Solo cuando existen antecedentes familiares —tener un familiar directo con cáncer de próstata multiplica el riesgo— o mutaciones genéticas, como la presencia de BRCA2, se aconseja anticipar este análisis.
Las técnicas de imágenes han ganado peso en el circuito diagnóstico. La resonancia magnética multiparamétrica modificó los criterios para indicar biopsias, permitiendo evitar procedimientos innecesarios en ciertos pacientes. Por su parte, la tomografía por emisión de positrones (PET/TC) ofrece una sensibilidad y especificidad mucho mayores que la clásica combinación de tomografía y centellograma óseo. En especial, el PET/TC con PSMA mostró su eficacia tanto para estadificar pacientes de riesgo intermedio y alto como para seleccionar candidatos a terapias con radiofármacos y para el seguimiento pos-tratamiento.
El advenimiento de los radiofármacos ha impulsado la medicina de precisión en el cáncer de próstata, mediante una estrategia integrada denominada teragnosis. Esta técnica permite, por primera vez en este tumor, aunar diagnóstico y tratamiento a través de moléculas capaces de identificar y atacar las células tumorales con precisión.
El experto internacional en medicina nuclear, el doctor Paolo Castellucci, lo describe así: “La teragnosis es una herramienta que combina la precisión del diagnóstico con el poder del tratamiento dirigido. Esta estrategia utiliza radioligandos —como el galio-68 para diagnóstico y el lutecio-177 para tratamiento— capaces de unirse de manera específica a las células tumorales que expresan PSMA”. La presencia de este marcador en los pacientes habilita su idoneidad para la terapia.
El doctor Christian González, jefe del Servicio de PET/CT de la Fundación Centro Diagnóstico Nuclear (FCDN), agrega: “El PSMA está sobreexpresado entre 100 y 1.000 veces en lesiones primarias y metastásicas”. No obstante, aclara que un 10% de los casos pueden no presentar este aumento, por lo que seleccionar correctamente a los pacientes resulta fundamental, según destaca también Castellucci.
El proceso diagnóstico implica la inyección del radiofármaco y el uso de estudios de imágenes con PET para identificar la localización exacta de las células tumorales. En el tratamiento, el radiofármaco administra una dosis de radiación interna extremadamente concentrada en la célula tumoral, lo que causa daño en el ADN y desencadena la muerte celular. Esta aproximación no solo actúa de manera precisa, sino que permite comprobar que la molécula llegó a su objetivo, de acuerdo con Castellucci.
La administración de estos tratamientos requiere centros especializados, aprobados para garantizar la aplicación segura de los radiofármacos y bajo normativas de seguridad radiológica. Los equipos suelen integrar especialistas en imagenología, oncólogos y expertos en medicina nuclear.
Actualmente, la teragnosis está aprobada para casos avanzados de cáncer de próstata resistente a la castración metastásico positivo para PSMA. Sin embargo, Castellucci propone evaluar su uso en fases más tempranas, antes de recurrir a procedimientos invasivos.
Este tipo de abordaje —donde diagnóstico y tratamiento convergen y donde la adaptación a cada paciente resulta central— se encuentra en expansión. Los radiofármacos ya se han aprobado en otras patologías, y hay ensayos clínicos en curso para extender su uso a más enfermedades oncológicas.
La importancia de evaluar el estado nutricional del paciente
Una dimensión que impacta de forma directa sobre la evolución de los pacientes es el estado nutricional, aspecto muchas veces relegado en la atención oncológica integral. Las autoridades sanitarias y los profesionales ponen el foco en promover un estilo de vida sano antes del diagnóstico, resaltando la importancia de una alimentación equilibrada como parte de la prevención de enfermedades y complicaciones de salud.
Una vez diagnosticada la enfermedad, el estado nutricional del paciente demanda atención desde el inicio. Pruebas recientes muestran que pacientes bien nutridos al inicio del tratamiento presentan mayor probabilidad de sobrevida. Sin embargo, la mitad llega a la consulta oncológica con deficiencias nutricionales detectables y entre 4 y 8 de cada 10 experimentan algún grado de malnutrición durante el tratamiento.
La licenciada Agustina Senese, jefa de Cuidados Paliativos del Hospital Dr. Cosme Argerich, enfatiza: “El estado nutricional es un determinante clave para atravesar el tratamiento oncológico, pero en ocasiones queda en segundo plano y pasa inadvertido, con consecuencias concretas sobre la salud de los pacientes”.
Estadísticas recientes reflejan que uno de cada cinco pacientes manifiesta malnutrición severa, una condición que incrementa el riesgo de complicaciones, disminuye la tolerancia a los tratamientos, prolonga las internaciones y acorta la sobrevida global. El doctor Martín Ángel, oncólogo del Instituto Alexander Fleming, advierte: “Cuando el estado nutricional se deteriora, el impacto se refleja rápidamente en la respuesta clínica y en la capacidad del paciente para sostener el tratamiento”.
Diversos factores asociados a la enfermedad y al tratamiento secundan esta situación. Muchas terapias —incluyendo la quimioterapia y métodos más modernos— provocan síntomas como náuseas, vómitos, diarrea, úlceras bucales, alteraciones en el gusto y el olfato, así como saciedad precoz. Todo esto limita la ingesta y modifica la experiencia alimentaria cotidiana, llevando a rechazar recetas previamente aceptadas.
El doctor Ángel puntualiza: “En la práctica clínica vemos pacientes que no sienten hambre, a quienes las comidas les caen mal o les producen cierto grado de rechazo, y esa situación sostenida en el tiempo termina restringiendo la ingesta e impactando en la salud general del paciente”. Esta disminución paulatina de la alimentación afecta la eficacia de los tratamientos, favorece la pérdida de peso y masa muscular y contribuye al desarrollo de un síndrome de fragilidad. Las consecuencias afectan tanto a la fuerza física como a la autonomía, elevando los riesgos de caídas y complicaciones asociadas, incluso en el bienestar psicológico, pues se potencian los cuadros de ansiedad y depresión, según detalla la licenciada Senese.
Frente a este escenario, los especialistas consideran la incorporación de la nutrición como parte esencial del abordaje integral del cáncer, promoviendo la evaluación y el seguimiento nutricional desde el diagnóstico y a lo largo de todo el proceso terapéutico, para anticipar y contrarrestar el deterioro antes de que se instale gravemente.
En los casos en que la alimentación convencional se demuestra insuficiente, suplementos nutricionales especialmente formulados para pacientes oncológicos se imponen como estrategia recomendada. Según Senese, “estos son alimentos con propósitos médicos; son preparaciones líquidas o en polvo que aportan energía, proteínas, vitaminas y minerales cuando la incorporación de nutrientes a través de la alimentación habitual es insuficiente”. El propósito de este enfoque es mantener la masa muscular, preservar la fuerza y sostener la calidad de vida durante todo el tratamiento.